Voici une question pour laquelle on m’interpelle très souvent : mon enfant serait peut-être TDAh ? Par ailleurs, de plus en plus d’adolescents se pose pour eux-même cette question après en avoir entendu parler dans les médias et demandent à consulter.
Mais tout d’abord, qu’est-ce que le TDAh ?
Le Trouble Déficit de l’Attention avec ou sans Hyperactivité, dont on trouve les critères notamment ici, c’est en résumé d’après les grandes classifications :
- Un jeune inattentif et/ou impulsif et hyper actif
- Ce fonctionnement était présent avant 12ans
- Cela s’observe dans différentes circonstances : pas qu’au moment des devoirs ou de débarrasser la table !
- C’est gênant au quotidien
- Ça ne s’explique pas mieux par autre chose (maladie, manque de sommeil, dépression, trouble anxieux, etc.), quand bien même cela y contribue
Ainsi, tous les gens qui manquent de concentration n’ont pas forcément un TDAh, mais les gens qui présentent un TDAh manquent tous de concentration, du moins théoriquement !
Pour avoir un TDAh, il faut donc rentrer dans ces cases et que le médecin, pédopsychiatre ou neuropédiatre, confirme qu’il s’agisse bien d’un TDAh… Idéalement, un bilan neuropsychologique et psychologique est demandé pour envisager les différents facteurs y participant.
Qu’est-ce qui cause le TDAh ?
Si seulement la réponse pouvait être simple et bien connue… Car en fait, les causes du TDAh sont encore très mal appréhendées. Elles semblent néanmoins multiples et participent vraisemblablement à différents degrés au trouble suivant les personnes.
Une origine cérébrale ?
L’une des théories actuellement dominantes est la thèse neurologique. Les structures préfrontales et les noyaux gris centraux semblent effectivement dysfonctionner d’après les études réalisées en neuroimagerie. On observe par ailleurs des symptômes très proches du TDAh lors de lésions cérébrales du cortex pré-frontal. Les fragilisations du cerveau en lien avec agent tératogène ou une prématurité sont aussi fortement corrélées à un plus grand risque de TDAh.
Néanmoins, certains remettent en cause cette hypothèse que beaucoup prennent pour acquises. D’une part, les études neuroscientifiques ne sont pas si congruentes et concluantes que cela (je vous laisse consulter cet article de 2012 sur le sujet). D’autre part, est-ce bien le dysfonctionnement cérébral qui explique le manque d’attention chronique, ou l’inverse ? Par exemple, lors d’un syndrome de stress post-traumatique (PTSD), on observe, en réaction au traumatisme psychologique initial, une production excessive de glucocorticoïdes qui provoquerait une inversion de l’activité normale des structures du cerveau induisant les symptômes de PTSD : c’est le trauma qui cause originellement le stress post-traumatique via un fonctionnement cérébral particulier ; le fonctionnement cérébral en lui-même fait partie de la chaîne de causalité mais n’est pas à l’origine du trouble ! Les dysfonctionnements cérébraux observés chez les TDAh pourraient être du même ordre d’après certains scientifiques.
Des facteurs de vulnérabilité génétique ?
Certains scientifique défendent aussi une hypothèse génétique. Quelques anomalies de l’ADN sont susceptibles d’engendrer un fonctionnement de type TDAh. Par exemple, l’anomalie du X-fragile provoque une hyperactivité en plus d’une déficience et de troubles autistiques. Mais dans les formes plus communes et légères de TDAh, on ne retrouve généralement pas d’anomalie génétique. Beaucoup pensent dès lors qu’il existerait plutôt une vulnérabilité génétique. L’épigénétique apportera sans doute d’autres éléments de compréhension de ce trouble dans l’avenir.
L’hérédité est nettement documentée. Néanmoins, il est difficile de dire si l’augmentation du risque de TDAh dès lors qu’un membre de la famille est touché s’explique par une hérédité d’ordre génétique ou par un mécanisme de copie et d’apprentissage.
L’influence de l’environnement socio-éducatif ?
Les problèmes socio-économiques ou éducatifs semblent aussi susceptibles d’augmenter le risque de développer un TDAh. Notamment, les enfants de chômeurs chroniques sont plus à risque de recevoir ce diagnostic. Aussi, on sait maintenant que l’excès d’écrans est globalement mauvais pour le développement de l’attention… Et on a tous en tête les conséquences d’un manque de sommeil sur l’attention du lendemain : une bonne hygiène de vie est très importante. Bref, des facteurs éducatifs ou sociaux semblent aussi participer à certaines formes.
L’impact de la sécurité affective ?
Les difficultés psychologiques peuvent à la fois être des facteurs et des conséquences d’un TDAh. Les enfants et adolescents sont plus susceptibles d’être diagnostiqués TDAh s’ils vivent des situations difficiles ou qui ont subi des traumatismes importants.
L’hypothèse d’une exposition précoce à des agents tératogènes ?
Des thèses défendent aussi l’impact de la pollution ou autres agents tératogènes, plus particulièrement durant la grossesse. Par exemple, la prise de tabac durant la grossesse semblerait augmenter le risque de TDAh chez l’enfant. Alors imaginez un peu l’effet de toutes les saletés que l’on mange et que l’on respire avec la pollution !
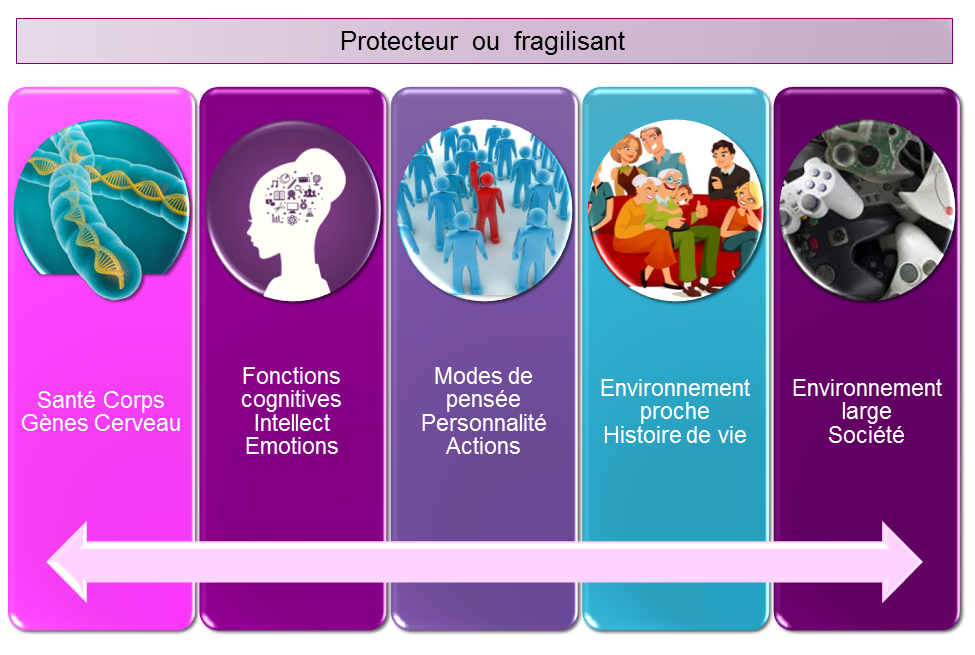
Bref, il n’y a pas UNE cause UNIQUE : plein de facteurs divers participent au TDAh !
Au total, l’étiologie du TDAh semble multifactorielle et particulièrement complexe. Mon avis est que tous ces facteurs sont susceptibles d’être présents à différents degrés et d’interagir ensemble. Il n’y a pas qu’une seule cause au TDAh, comme il n’y a pas qu’une seule forme de TDAh. Et c’est notamment le rôle du psychologue d’analyser les différents facteurs susceptibles de participer au trouble chez un jeune pour envisager des soutiens adaptés.
Quel est le parcours diagnostique du TDAh ?
Afin de se faire une vision plus précise de l’intensité du trouble ou des facteurs qui y participent, les médecins demandent souvent la passation d’un bilan neuropsychologique. Les psychologues spécialisées dans ce domaine peuvent par ailleurs donner des éléments importants concernant des psychopathologiques susceptibles de constituer une contre-indication à une médication par méthylphénidate, tel qu’un éventuel trouble de l’humeur sévère.
Les familles démarrent parfois aussi le parcours diagnostique par elles-même, avec en première intention un bilan neuropsychologique.
Ainsi, le plus souvent :
ETAPE N°1 : le trouble attentionnel est-il significatif ?
Direction le psychologue spécialisé en neuropsychologie : tests d’attention !
ETAPE N°2 : le trouble est-il électif ?
Vous allez devoir réaliser un test de QI (si ça n’a pas déjà été fait à l’étape 1). Celui-ci vise à exclure d’autres troubles, dont un décalage de développement global comme une déficience intellectuelle. Le test de QI est aussi utile en cas de dossier MDPH éventuel.
ETAPE N°3 : quelque chose d’autre explique mieux le trouble attentionnel ?
Effectivement, il ne peut s’agir que d’un problème de vue qui fatigue votre enfant, ou d’un manque de sommeil… Bref, suivant les éléments qu’on soupçonne susceptibles d’expliquer autrement le trouble, le médecin vous orientera.
ETAPE N°4 : la pose du diagnostic par un médecin spécialisé
C’est généralement un médecin spécialiste qui posera le diagnostic (neuropédiatre et/ou un pédopsychiatre), après avoir exclu un manque d’attention exclusivement secondaire.
Dans certains cas, on parle initialement de TDAh, mais c’est avec le temps qu’on se rend compte qu’il entre dans un trouble plus large (trouble envahissant du développement, trouble de la personnalité, trouble de l’humeur, apnées du sommeil importantes…).
Comment aider un jeune avec problème d’attention ?
Les profils et les troubles éventuellement associés sont très larges. Il est ainsi difficile de donner des lignes de conduite générale aux parents. Si vous vous questionnez, aller voir un spécialiste : un psychologue ou le médecin ayant posé le diagnostic par exemple. Il vous aidera à mettre les choses en perspective et réfléchira à votre situation particulière.
Suivant la sévérité, le retentissement et les difficultés autres associées, les thérapies proposées sont variables. La motivation du jeune est par ailleurs essentielle. Elles peuvent donc être très intenses, comme pas du tout. Les prises en charge sont souvent pluridisciplinaires, mais pas toujours !
A mon niveau, il est possible d’aborder la situation par une approche remédiative ou psychoéducative. Aussi, un travail d‘élaboration du vécu et de gestion des émotions est une piste que je peux proposer pour limiter les « explosions », souvent fréquentes chez certains de ces jeunes. Reprendre les choses en famille pour mettre des mots à propos de l’impact sur la dynamique familiale peut aussi éviter certaines cristallisations. La guidance des parents est enfin souvent très importante.
















